Pesquisadores divulgam carta aberta contra PL que libera cesárea a partir da 37ª semana
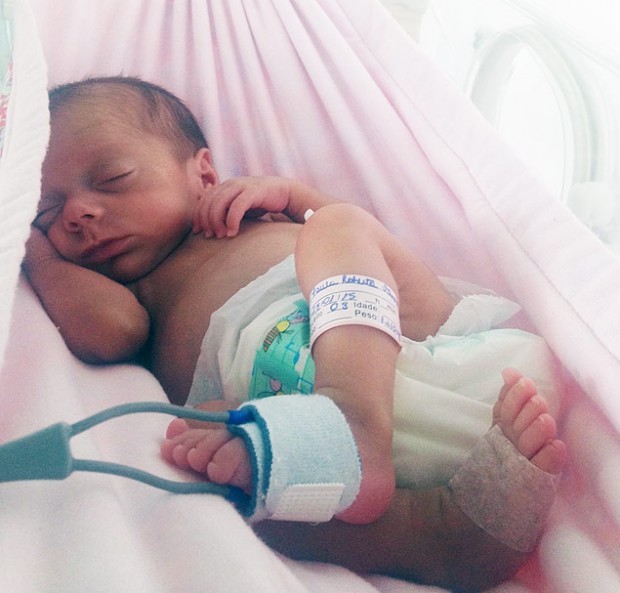
A partir de quando um bebê está pronto para nascer? A definição dessa data se tornou motivo de embate. O motivo da vez é o projeto de lei 5687, apelidado de PL da prematuridade, que libera a realização de cesáreas a pedido a partir da 37ª semana.
Ele foi apresentado com a justificativa de defender a “autonomia da mulher e seu direito de escolha” logo após o CFM (Conselho Federal de Medicina) determinar que essa cirurgia só pode ser realizada a partir da 39ª semana de gravidez.
Essas diferencinha boba, de apenas duas semanas, pode não parecer importante, mas significa muito para o bebê. Neste período, ocorre um desenvolvimento acelerado do cérebro, pulmões e fígado.
Por isso, só são considerados bebês a termo _não prematuros_ aqueles nascidos a partir das 39 semanas de gestação da mãe. Antes disso, é prematuro. E prematuros têm mais risco de morte ao nascer, de precisar ser internado em UTI e de ter doenças respiratórias, entre outros problemas.
Para defender o nascimento de bebês a termo, pesquisadores das principais instituições envolvidas com a redução da prematuridade e com a melhoria do desenvolvimento infantil publicaram a Carta Aberta contra o Projeto de Lei nº5687. Leia carta abaixo:
Pesquisadores publicam carta aberta contra o PL nº5687 que libera cesáreas a partir de 37 semanas de gestação
Pesquisadores das instituições científicas abaixo relacionadas que atuam nos temas de redução da prematuridade e da melhoria do desenvolvimento infantil vêm a público se pronunciar contra o Projeto de Lei nº5687. Sob a alegação de defender a “autonomia da mulher e seu direito de escolha”, o PL libera cirurgias cesarianas a partir de 37 semanas de gestação, contrariando todas as evidências científicas que apontam prejuízos para a saúde da mãe e, principalmente, do bebê.
O PL nº5687 contraria recente Resolução 2.144/2016 do Conselho Federal de Medicina, divulgada em 22 de junho de 2016, que determina que um recém-nascido é considerado pronto para nascer no período que vai de 39 semanas a 41 semanas. A resolução segue normas do Colégio Americano de Obstetras e Ginecologistas (ACOG) e tem o objetivo de reduzir o nascimento de crianças imaturas, denominadas de termo precoce, que nascem entre 37 e 38 semanas e seis dias gestacionais.
As últimas semanas de vida da criança dentro do útero e o trabalho de parto são fundamentalmente dedicados à preparação fina do bebê para sua convivência com o mundo exterior. Isso inclui adaptações à pressão atmosférica, mudanças de temperatura, ruídos, luz, bactérias e a necessidade de respirar e se alimentar. A interrupção abrupta desse processo de amadurecimento, na 37ª semana, gera perdas múltiplas. A literatura científica tem mostrado que esse grupo de recém-nascidos apresenta maiores riscos para a sua saúde a curto, médio e longo prazo.
A Pesquisa Nascer no Brasil, realizada em 2011-2012 com 24.000 mulheres sob a coordenação da Fundação Fiocruz, mostrou que 35% dos recém-nascidos brasileiros nasceram a termo precoce. Isso corresponde a mais de um milhão de bebês imaturos. Eles apresentaram um risco quatro vezes maior de morte ao nascer e duas vezes maior de internação em UTI neonatal em relação aos nascidos com 39 semanas de gestação. Quando esses nascimentos se deram por meio de uma cesariana, os riscos aumentaram para 10 e três vezes, respectivamente.
Os dados brasileiros são coerentes com a literatura científica, que aponta não somente riscos para a saúde dos recém-nascidos imediatamente após o nascimento como também nos primeiros meses de vida. Na Pesquisa Nascer no Brasil, a taxa de reinternação hospitalar foi de 9,5% para os bebês a termo precoce, 50% acima do ocorrido para os nascidos a partir de 39 semanas. Prejuízos para o aleitamento materno também foram verificados. Além disso, maiores gastos hospitalares sobrecarregam o sistema de saúde já carente de financiamento.
A literatura científica internacional também descreve danos a longo prazo, como maior risco de morte e hospitalização na infância (também verificado em estudo de coortes de Pelotas-RS) e maiores chances de desenvolver obesidade, hipertensão, diabetes, asma e alergia na vida adulta. As pesquisas identificaram também prejuízos ao aprendizado de línguas e de matemática e pior desempenho escolar.
Considerando-se apenas os bebês nascidos entre 37 e 38 semanas por cesariana, sem qualquer doença materna ou fetal, chega-se ao número de 300.000 recém-nascidos submetidos anualmente a todos esses riscos desnecessários no Brasil.
Diante dessas evidências científicas, nos posicionamos veementemente contra o Projeto de Lei nº 5687 por considerá-lo um retrocesso e um desserviço ao esforço que o país tem feito nos últimos anos para promover a saúde, principalmente no período de gestação e de nascimento, e reduzir doenças e mortes maternas e infantis.
É importante ressaltar que somos defensores da autonomia ampla da mulher, desde que ela seja exercida por meio da escolha informada, consciente e baseada em evidências científicas. Acreditamos que repassar exclusivamente para a gestante a decisão sobre o momento e tipo de parto significa isentar de responsabilidade o profissional que realiza o pré-natal e o parto. Essa decisão deve ser uma escolha consciente e compartilhada entre família e equipe de saúde.
Além disso, consideramos que é preciso investir na qualidade do atendimento à mulher no pré-natal, durante e depois do parto com um cuidado centrado em suas necessidades. Isso elimina o excesso de intervenções obstétricas desnecessárias que acabam por funcionar como propaganda para as cesarianas, que somente deveriam ser realizadas por justificada indicação clínica.
Como pesquisadores e profissionais de saúde, é nosso papel defender os direitos de todos os bebês brasileiros de completarem seu desenvolvimento intrauterino e terem assegurada uma assistência adequada no nascimento e uma vida futura saudável, com capacidade de atingir todo o seu potencial de crescimento, desenvolvimento e inserção social. A privação desses direitos é eticamente inadmissível.
Antonio Fernandes Moron – Universidade Federal de São Paulo (UNIFESP-SP)
Bernardo Jefferson de Oliveira – Universidade Federal de Minas Gerais (UFMG-MG)
Carmen Gracinda Silvan Scochi – Escola de Enfermagem de Ribeirão Preto (USP-SP)
Iná S. Santos – Universidade Federal de Pelotas (UFPel-RS)
José Guilherme Cecatti – Universidade Estadual de Campinas (UNICAMP-SP)
José Maria Lopes – Instituto Fernandes Figueira (IFF-RJ)
José Simon Camelo Júnior – Faculdade de Medicina de Ribeirão Preto (USP-SP)
Luiz Roesch – Universidade Federal do Pampa (Unipampa-RS)
Marcos Augusto Bastos Dias – FIOCRUZ (RJ)
Maria da Conceição do Rosário – Universidade Federal de São Paulo (UNIFESP-SP)
Maria do Carmo Leal – Escola Nacional de Saúde Pública/FIOCRUZ (RJ)
Maria Yury Travassos Ichihara – Centro de Pesquisas Gonçalo Moniz/FIOCRUZ (BA)
Mauricio Lima Barreto – Centro de Pesquisas Gonçalo Moniz/FIOCRUZ (BA)
Paulo Saldiva – Universidade de São Paulo (USP-SP)
Renato Soilbelmann Procianoy – Universidade Federal do Rio Grande do Sul (UFRGS-RS)
Rita de Cássia Silveira – Hospital das Clínicas de Porto Alegre – (HCPA-RS)
Rodolfo de Carvalho Pacagnella – Universidade Estadual de Campinas (UNICAMP-SP)
Silvia Regina Dias Medici Saldiva – Instituto de Saúde (IS-SP)
Sonia Isoyama Venancio – Instituto de Saúde de São Paulo (SP)
Sônia Lansky – Universidade Federal de Minas Gerais (UFMG-MG)
Tania Maria Ruffoni Ortiga – Universidade Federal do Rio de Janeiro (UFRJ-RJ)
